淋巴主管免疫功能,由淋巴管、淋巴液、淋巴结、淋巴细胞组成。其中淋巴结是人体重要的免疫器官,起着“护卫队”的作用,它的功能主要在三个方面:产生淋巴细胞、过滤淋巴液和发挥免疫作用。如果淋巴出现肿大,可能预示罹患疾病。
正常淋巴结是圆形或椭圆形结构,大多集中于颈部、腋窝、肠系膜、腹股沟及大血管周围,与淋巴管连接起来。淋巴结分布全身,可分为浅表淋巴结和深部淋巴结。浅表淋巴结自己可以摸到,一般不超过1厘米,表面光滑、柔软,与周围组织无粘连,也无压痛,而深部淋巴结需要借助影像检查才能看到。肿大的淋巴结是人体的“烽火台”,是一个报警装置,提醒大家需要尽快进行判断。
引起淋巴结肿大有三个原因:较常见的原因是炎症。炎症急性期常伴有疼痛,当炎症消退后疼痛可缓解,淋巴结大小恢复正常。也有一些淋巴结肿大是生理性的,常见于6岁以下儿童,只要没有发热、消瘦等症状就不必惊慌,淋巴结会随着年龄增长而逐渐缩小。但如果是淋巴瘤和其他恶性肿瘤引起的淋巴结肿大就要特别当心。淋巴瘤引起的淋巴结肿大最常见于脖子,其次就是腋窝及腹股沟,还有纵隔、腹主动脉旁也较多见,但纵隔及腹主动脉旁淋巴结位于胸腹腔内,无法自我触及。此外,自身免疫性疾病、药物影响等也可能引起淋巴结肿大。大家在日常生活中可注意颈部、锁骨、腋窝和腹股沟位置,洗澡时是自我检查的最好时机。
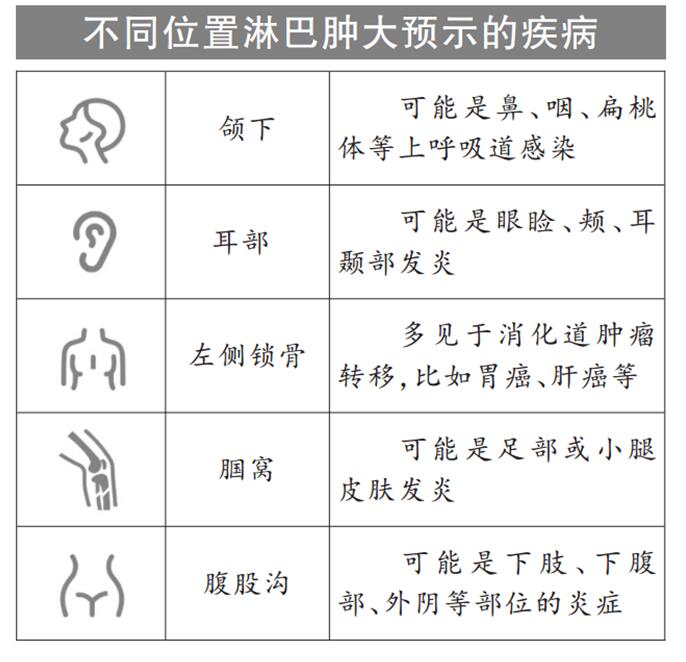
在生活中自查淋巴结一定要注意以“扪”为主,不要反复挤压淋巴结,同时切忌用大拇指和食指掐捏,因为有可能会把皮下组织误以为淋巴结肿大而虚惊一场。我们建议以食指、中指和无名指3根手指的末端指腹在淋巴结表面进行触摸和轻度按压,感受淋巴结的大小、质地、界限和有无压痛。具体鉴别如下:
疼痛。急性炎症引起的淋巴结肿大多伴有皮肤发红,局部皮肤温度增高及疼痛,即红、肿、热、痛,一般经抗炎治疗后淋巴结可缩小;而肿瘤引起的肿大淋巴结早期不痛不痒。如果是巨大淋巴结引起破溃或压迫重要器官时会引起疼痛。例如,当纵隔淋巴结压迫到食道,就会引起吞咽困难;当淋巴结压迫到气管,就会出现咳嗽、呼吸困难、胸闷等情况。
大小。炎性淋巴结多为长条形,例如0.7厘米×2.5厘米。如果触摸淋巴结长短径差距不大,例如超声提示淋巴结2.4厘米×2.2厘米,特别质地中等,无痛性淋巴结,则需当心为淋巴瘤。此外,如果淋巴结肿大超过2厘米,也要及时就医排除恶性可能。
软硬。炎症引起的淋巴结相对质地较软,触摸时可以在皮下自由移动。而恶性肿大的淋巴结质地较韧或偏硬,比较难推动,还可能数个淋巴结融合成团出现。
增大速度。如果无痛性淋巴结进行性增大则要引起重视,建议至肿瘤专科医院进一步检查。有些淋巴瘤或恶性肿瘤患者会合并发烧、盗汗、乏力、体重下降等全身表现。
淋巴瘤发病早期通常仅表现为无痛性淋巴结进行性增大,所以很容易被忽视,导致疾病进展,就医时往往已是晚期,错过治疗最佳时期。因此,如果通过上述方法自查以后,高度怀疑恶性则建议尽快到医院就诊。而恶性肿瘤诊断比较复杂,因此首诊医生很重要,为避免误诊、漏诊及延误治疗,建议患者选择正规的专科医院就诊,可选择血液科或普通外科,接受精准的病理诊断和规范化治疗。前期可完善淋巴结彩超,如果彩超提示淋巴结肿大且伴血流信号异常,或结构紊乱需考虑恶性肿瘤时,建议行淋巴结活检通过病理检查明确诊断。
那么,哪些是淋巴瘤高危人群?
1.物理性:长期处于电子辐射或射线环境的人员;
2.化学性:经常接触杀虫剂、染发剂、除草剂、有害化学制剂的人群;
3.病毒和细菌性:某些病毒和细菌感染,比如艾滋病毒、EB病毒、幽门螺旋杆菌感染等;
4.生活习惯:工作压力大,经常熬夜的人群;
5.环境因素:居住或工作在残留大量化学物质的新装修房屋内或化工厂内;
6.疾病因素:某些自身免疫性疾病及器官移植后长期大量服用免疫抑制药物人群;
7.遗传因素:某些类型的淋巴瘤可能和遗传因素相关。
虽然淋巴瘤是一种血液系统的恶性肿瘤,但只要发现及时,尽早诊断并规范治疗,很大一部分淋巴瘤患者可治愈,所以早期发现非常重要。病理检查是诊断淋巴瘤的金标准,确诊后再进行分期检查并判断危险度,以便制定治疗方案,最常见的治疗手段是靶向+化疗联合治疗,提高淋巴瘤的缓解率。▲
 首页
首页
















 营业执照公示信息
营业执照公示信息